Médiathèque SET

Et si la grossesse n’était pas synonyme d’inconfort? De plus en plus de femmes découvrent qu’il est possible de prévenir, comprendre et soulager les douleurs musculosquelettiques pendant la grossesse. La clé : une approche globale, proactive et individualisée… comme celle offerte en physiothérapie périnatale. Pour mieux comprendre les enjeux corporels de la grossesse et l’apport de la physiothérapie, nous avons discuté avec Karine Parent, physiothérapeute depuis 2006, spécialisée en rééducation périnéale et pelvienne, et engagée depuis plus de dix ans en clinique privée chez Kinatex Brossard. Son approche humaine, accessible et rigoureuse aide chaque année des centaines de femmes à vivre leur grossesse avec plus de confort et de confiance.

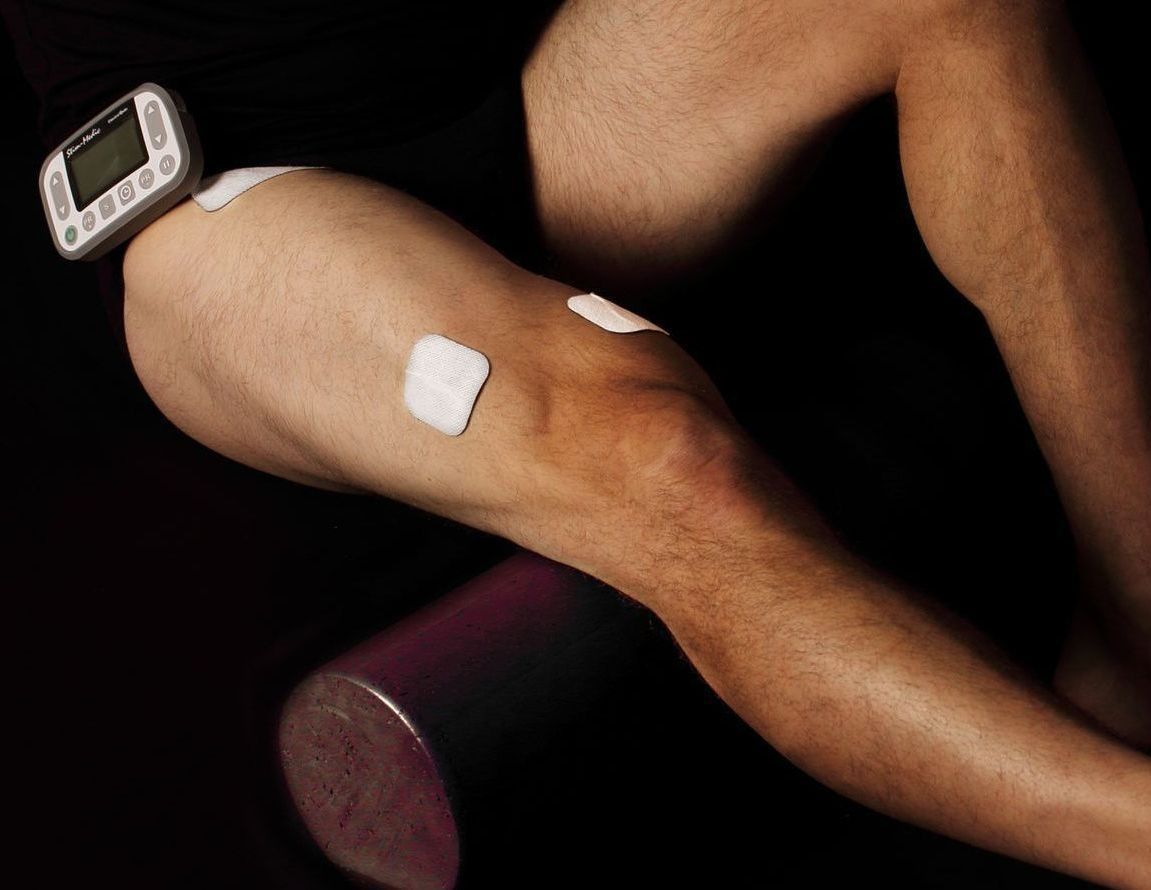
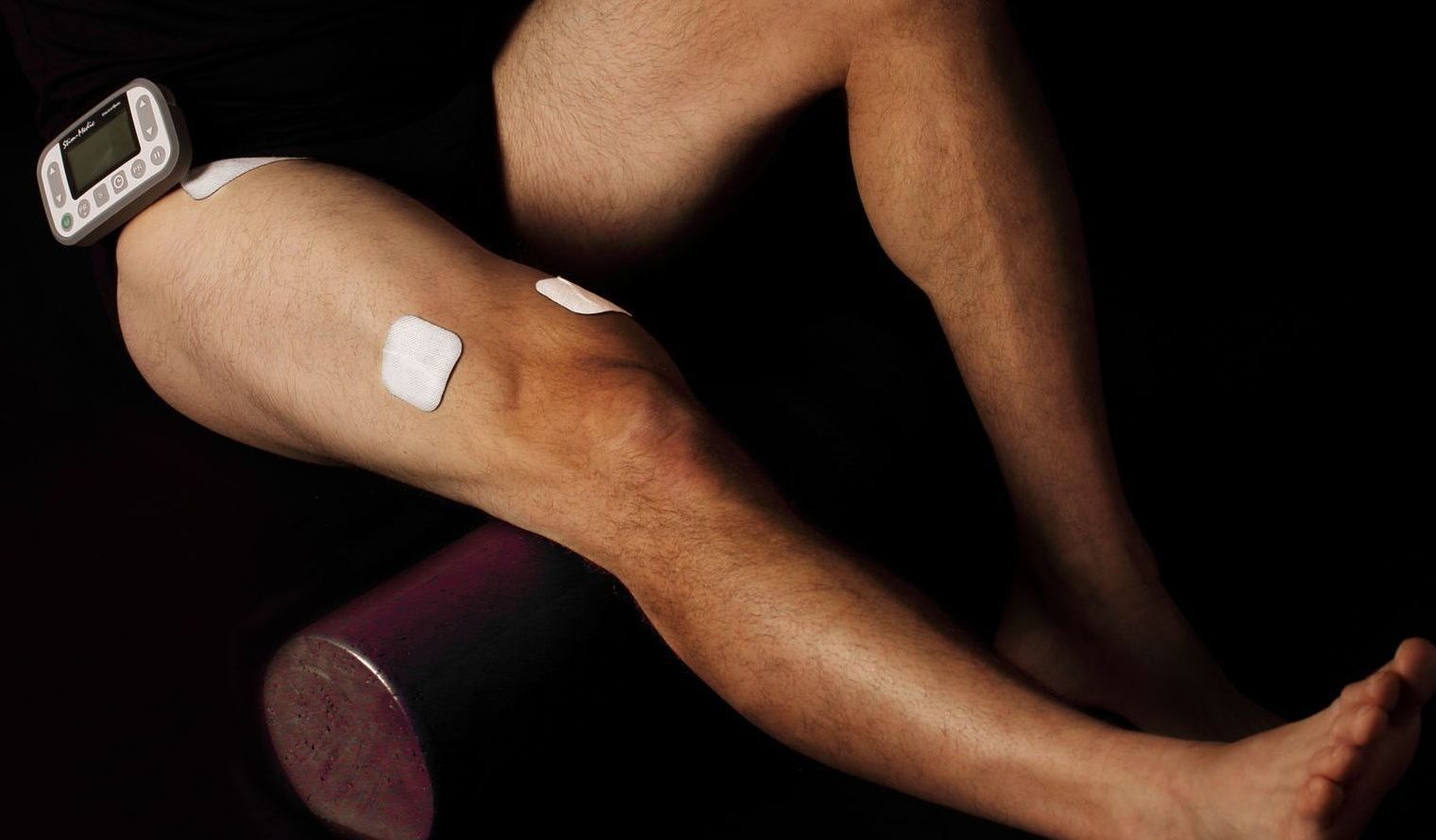
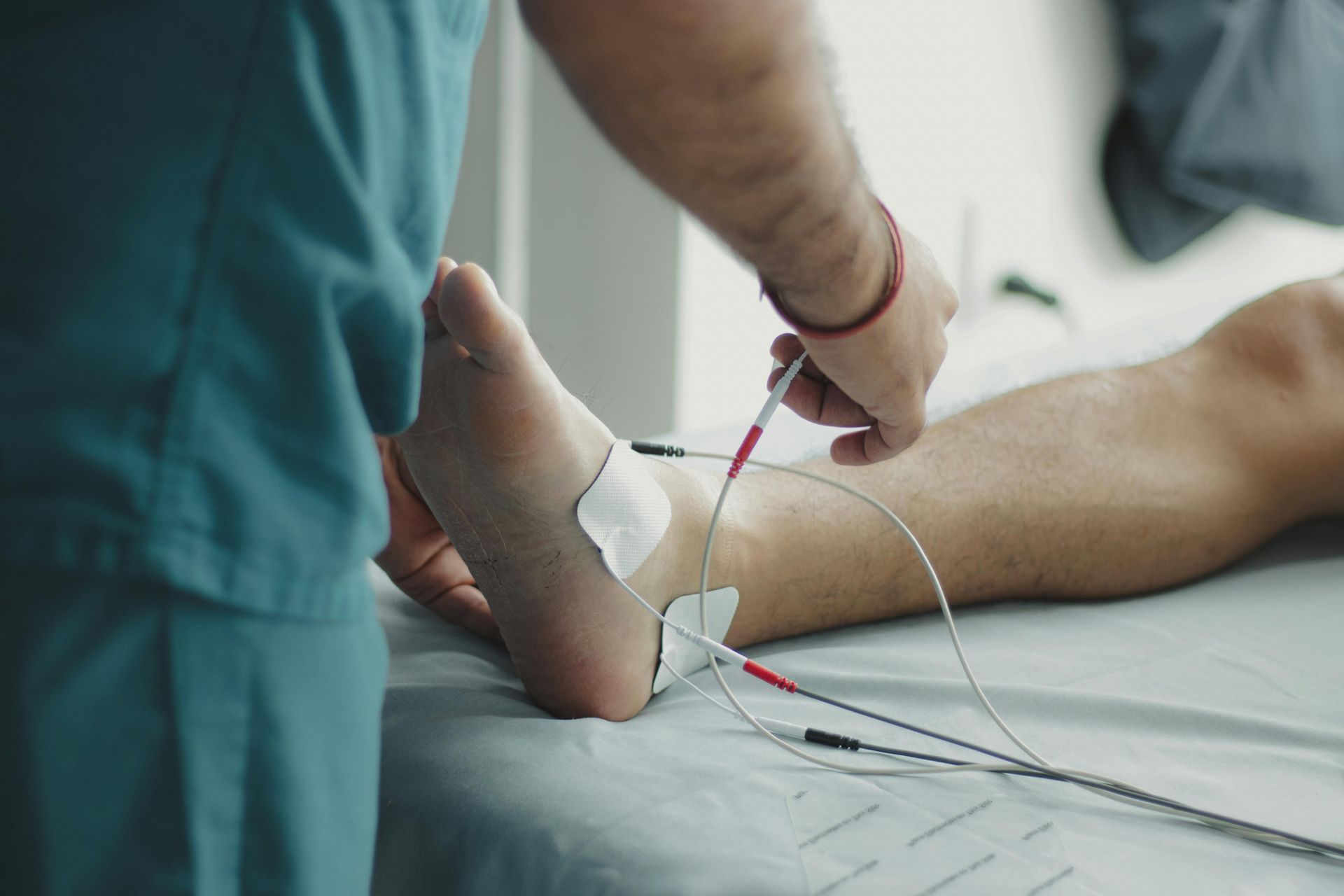
L’accouchement est une expérience intense, marquée par des douleurs souvent qualifiées d’extrêmes. Si les approches pharmacologiques comme la péridurale occupent une place centrale dans les protocoles actuels de soulagement, plusieurs femmes souhaitent explorer des alternatives non invasives, naturelles et compatibles avec une approche active de l’accouchement. La stimulation électrique transcutanée des nerfs (TENS) représente l’une de ces options, de plus en plus reconnue tant dans la littérature scientifique que dans les pratiques cliniques innovantes. Un retour documenté sur la scène obstétricale Le TENS n’est pas une technologie nouvelle. Introduite dans les années 1970 en contexte obstétrical, cette modalité d’électrothérapie repose sur l’application de courants électriques doux à travers la peau, à l’aide d’électrodes placées stratégiquement. L’objectif : moduler la transmission de la douleur en agissant sur les voies nerveuses, selon le principe de la théorie du portillon (Melzack & Wall, 1965). Plusieurs essais récents soutiennent son efficacité. Dans un essai randomisé de Njogu et al. (2021), les femmes ayant reçu un TENS en phase active du travail ont rapporté des scores de douleur significativement plus bas à tous les temps de mesure (30, 60, 120 minutes et 2–24 h après l’accouchement), comparativement au groupe témoin. L’étude souligne aussi une réduction de la durée de la phase active, sans effets secondaires notables pour la mère ou le bébé. Une méta-analyse de 26 essais contrôlés (Thuvarakan et al., 2020) a renforcé ces conclusions, rapportant une efficacité statistiquement significative du TENS pour la réduction de l’intensité de la douleur en travail. Malgré la qualité méthodologique hétérogène des études, la tendance générale est claire : le TENS contribue à atténuer la douleur perçue tout en augmentant le sentiment de satisfaction des patientes. Enfin, une revue intégrative menée par Günaydın et al. (2025) conclut également que le TENS est une approche prometteuse. Dans toutes les études analysées, les applications de TENS, avec des électrodes placées sur les dermatomes T10–L1 et S2–S4, ont permis une diminution significative de la douleur pendant le travail actif. Retour d'expérience terrain Au-delà des données, l’utilisation du TENS lors du travail et de l’accouchement prend son sens lorsqu’il est bien encadré. Comme le souligne Marie-Anne Gélinas, technologue en physiothérapie, le TENS est utilisé de manière optimale lorsqu’il est accompagné d’un enseignement personnalisé et d’un accompagnement. Le TENS devient alors un outil que l'on peut utiliser de manière autonome, facile à intégrer dans le plan de naissance. (Gélinas, 2025) La clé réside dans l’éducation préalable : apprendre à positionner les électrodes, ajuster l’intensité, utiliser la fonction “boost” avec la manette au moment des contractions. Ces gestes, simples en apparence, requièrent tout de même un accompagnement en amont. « Quand on est préparé, le TENS devient un réflexe, pas un casse-tête. Il s’intègre à la respiration, au mouvement, à la posture. Il soutient, sans envahir. » Un outil stratégique en début de travail et une continuité au suivi postnatal La phase latente du travail, souvent vécue à domicile, peut être longue et difficile à gérer. Le TENS s’avère particulièrement utile dans ce contexte. Il peut être appliqué dès les premières contractions, permettant de diminuer l’inconfort et parfois de retarder le recours à une analgésie pharmacologique plus lourde. Il permet aussi aux femmes de rester actives, mobiles, et maîtresses de leurs décisions. Le partenaire, la doula ou toute autre personne accompagnatrice peut être formée pour aider à l’installation et à l’ajustement du courant, rendant l’expérience plus collaborative. Le potentiel du TENS ne s’arrête pas à l’accouchement. Plusieurs femmes l’utilisent aussi en post-partum , pour soulager les tranchées utérines, les douleurs périnéales ou musculosquelettiques. Dans un contexte où la douleur postnatale peut interférer avec l’établissement de l’allaitement, la récupération physique et l’attachement au nourrisson, proposer des moyens concrets pour y faire face est crucial. (Günaydın et al., 2025) Sécurité, personnalisation et accessibilité Le TENS est une méthode généralement très sécuritaire, à condition de respecter certaines contre-indications (ex. : présence d’un stimulateur cardiaque, cancer actif). L’utilisation est recommandée à partir de 37 semaines pour des raisons de prudence puisque la grossesse est à terme. L’encadrement par un·e professionnel·le de la physiothérapie permet d’ajuster l’intervention à chaque situation, dans une logique de sécurité et de collaboration interdisciplinaire. Sur le plan technique, les appareils de TENS disponibles en pharmacie ou en ligne peuvent sembler similaires à ceux utilisés en contexte professionnel. Mais leur efficacité dépend largement du soutien clinique qui les accompagne. Un TENS mal utilisé, mal positionné ou mal réglé risque de décevoir. À l’inverse, un enseignement structuré, un suivi, et une intégration dans une démarche de préparation à l’accouchement permettent d’en tirer tous les bénéfices. Conclusion L’intégration du TENS dans les soins obstétricaux, particulièrement en début de travail et en post-partum, constitue une piste sérieuse à envisager. Pour les gynécologues et les physiothérapeutes spécialisés en périnatalité, c’est l’occasion de repenser les modalités de soutien à la douleur, en misant sur des approches complémentaires, accessibles, et centrées sur l’expérience vécue de la femme. Ce que nous rappelle l’expérience de terrain, c’est qu’un petit appareil peut parfois devenir un grand levier d’autonomie et de contrôle. Références: · Günaydın, S., Şen, E., Yılmaz, T., & Dinç Kaya, H. (2025). Use of transcutaneous electrical nerve stimulation (TENS) in labor pain: An integrative review. Pain Management Nursing, 26(1), 85–92. https://doi.org/10.1016/j.pmn.2024.10.004 · Njogu, A., Qin, S., Chen, Y., Hu, L., & Luo, Y. (2021). The effects of transcutaneous electrical nerve stimulation during the first stage of labor: A randomized controlled trial. BMC Pregnancy and Childbirth, 21, 164. https://doi.org/10.1186/s12884-021-03625-8 · Thuvarakan, K., Zimmermann, H., Mikkelsen, M. K., & Gazerani, P. (2020). Transcutaneous electrical nerve stimulation as a pain-relieving approach in labor pain: A systematic review and meta-analysis of randomized controlled trials. Neuromodulation: Technology at the Neural Interface, 23(6), 732–746. https://doi.org/10.1111/ner.13221 · Gélinas, M.-A. (2025, mai 26). 76. Mieux gérer la douleur de l’accouchement grâce à l’électrothérapie / avec Marie-Anne Gélinas. Podcast Marche & Saut. https://www.marche-saut.com/podcasts/podcast-marche-saut/episodes/2149029869

Imagine living with constant pain. It never fully leaves you. Sometimes dull, sometimes sharp, it colours your days and haunts your nights. This persistent discomfort keeps you from moving as you’d like, working, sleeping, or simply enjoying a quiet moment. Over time, you become more tired, more irritable, more withdrawn. You feel alone, discouraged, and sometimes even misunderstood. What if it’s not just the pain... but everything that comes with it? This scenario, far from rare, reflects the daily reality of many people living with chronic pain. What is less often acknowledged — even in healthcare settings — is how deeply mental health and physical pain intertwine. They interact, feed into each other, and sometimes become entangled in a vicious cycle that is hard to break. The connection between chronic pain and mental health conditions such as anxiety, depression, or post-traumatic stress is now well documented. Yet, as Bhatt and colleagues (2024) point out, “there is often no explicit recognition of the role of comorbidities and the bidirectional relationship between mental health and pain.” Comorbidities refer to the simultaneous presence of multiple health conditions that can interact and reinforce each other. In this case, it refers to the coexistence of chronic pain and mental health disorders. This means that even when both issues are present, they are often treated separately, as if unrelated. And yet… Chronic pain increases the risk of developing depressive, anxiety, or sleep disorders. Poor mental health can amplify pain, reduce physical and emotional tolerance, and interfere with treatment. Together, they can weaken motivation, reduce mobility, impact social relationships, and even jeopardize employment. This combination—often referred to as a dual burden—is more than a sum of symptoms: it is a state of prolonged vulnerability that demands urgent attention. A double burden still too often overlooked The combination of chronic pain and psychological distress is often invisible to others—and unfortunately also to healthcare systems. Too often, therapeutic approaches are siloed: physical pain is treated on one side, mood disorders on the other, with no bridge between the two. Yet the data is clear: these problems are not merely coexisting—they are interconnected. For instance, individuals with bipolar disorder are twice as likely to experience chronic pain compared to the general population (Nicholl et al., 2014). These individuals are also at greater risk of social and occupational exclusion. Indeed, those affected by this dual reality contribute disproportionately to higher rates of absenteeism (frequent work absences) and presenteeism (being at work but with reduced effectiveness). Despite this, as Bhatt et al. emphasize, “pain is not typically assessed in individuals with mental health disorders,” and the reverse is also true: many people living with chronic pain suffer from undiagnosed, unrecognized, and therefore untreated psychological distress. When only one side of the equation is treated Ignoring one of the two dimensions—mental or physical—risks repeated therapeutic failures. An intervention plan focused solely on physical activity, without accounting for depressive symptoms, may be poorly received or difficult to follow. Conversely, a psychological therapy that neglects persistent and disabling pain may seem disconnected from the person’s lived reality. This observation may seem discouraging, but it also points to solutions. Pathways out of the vicious cycle Breaking the spiral between pain and mental health is not easy, but it is possible. And most importantly: it is not just a matter of individual willpower. It is a collective, clinical, and societal challenge. Here are some tangible strategies that can truly make a difference: 1.Think in terms of interactions, not silos The first step is to explicitly recognize the link between pain and mental health. This means training healthcare professionals to ask the right questions, approach sensitive topics without judgment, and use tools that take the whole person into account. For example, prognostic tools can help rehabilitation clinicians identify biopsychosocial factors that influence recovery, including mood, motivation, fear of movement, or social support. (Tousignant-Laflamme et al., 2023) 2. Promote integrated and interdisciplinary care The most effective care often comes from bringing together multiple perspectives: physiotherapy, psychology, medicine, social work, etc. These combined approaches allow for intervention on the body, emotional experience, and life context. This is the essence of the biopsychosocial approach, which seeks to understand how these three spheres interact in each individual. It is especially relevant for those living with chronic pain, as their situation cannot be reduced to a simple injury or isolated mental disorder. 3.Encourage practical and accessible strategies Simple interventions can have a meaningful impact on well-being, especially when they are supported and personalized: Gradual and adapted physical exercise Body awareness programs (yoga, Tai Chi, breathing exercises) Relaxation or mindfulness activities Cognitive-behavioural therapies to better manage pain and emotions Pain education, to demystify it and regain agency These approaches are still underused, often due to lack of training or resources, but are supported by scientific literature. 4.Actively combat stigma Too often, individuals living with chronic pain or psychological disorders feel judged, ignored, or dismissed. This stigma prevents them from seeking help or accessing adequate care. (Roughan et al., 2021) Awareness campaigns, training for healthcare workers, and personal testimonies can help break isolation and foster a more compassionate care culture. 5.Acknowledge the importance of social roles and work Work is not just a means of earning a living: it contributes to identity, self-esteem, and social connection. Bhatt et al. emphasize that good working conditions can have a protective effect on mental health, even in the presence of pain. This implies supporting gradual return-to-work plans, adapting tasks when needed, and valuing the person’s other social roles (parent, caregiver, volunteer…). (Bhatt et al., 2024) A broader perspective, a more humane response Chronic pain is not just a physical symptom. And psychological distress is not healed through talk alone. These are complex realities, deeply rooted in lived experience, the body, and life context. Attempting to treat one without the other risks failure. But acknowledging their interaction opens the door to more comprehensive, fair, and effective care. Sources: · Bhatt, K., Palomares, A. C., Jutila, L., Rohde, I., Forget, P., & Societal Impact of Pain Platform (SIP). (2024). The pain and mental health comorbidity. Epidemiology and Psychiatric Sciences, 33, e46. https://doi.org/10.1017/S204579602400057X · Nicholl, B. I., Mackay, D., Cullen, B., Martin, D. J., Ul-Haq, Z., Mair, F. S., Evans, J., McIntosh, A. M., Gallagher, J., Roberts, B., Deary, I. J., Pell, J. P., & Smith, D. J. (2014). Chronic multisite pain in major depression and bipolar disorder : Cross-sectional study of 149,611 participants in UK Biobank. BMC Psychiatry, 14, 350. https://doi.org/10.1186/s12888-014-0350-4 · Roughan, W. H., Campos, A. I., García-Marín, L. M., Cuéllar-Partida, G., Lupton, M. K., Hickie, I. B., Medland, S. E., Wray, N. R., Byrne, E. M., Ngo, T. T., Martin, N. G., & Rentería, M. E. (2021). Comorbid Chronic Pain and Depression : Shared Risk Factors and Differential Antidepressant Effectiveness. Frontiers in Psychiatry, 12, 643609. https://doi.org/10.3389/fpsyt.2021.643609 · Tousignant-Laflamme, Y., Houle, C., Longtin, C., Gérard, T., Lagueux, E., Perreault, K., Beaudry, H., Tétreault, P., Blanchette, M.-A., & Décary, S. (2023). Prognostic factors specific to work-related musculoskeletal disorders : An overview of recent systematic reviews. Musculoskeletal Science and Practice, 66, 102825. https://doi.org/10.1016/j.msksp.2023.102825

Imaginez vivre avec une douleur constante. Elle ne vous quitte jamais tout à fait. Parfois sourde, parfois vive, elle colore vos journées et hante vos nuits. Ce mal persistant vous empêche de bouger comme vous le voudriez, de travailler, de dormir, ou simplement de profiter d’un moment calme. Avec le temps, vous devenez plus fatigué, plus irritable, plus replié. Vous vous sentez seul, découragé, parfois même incompris. Et si ce n’était pas juste la douleur… mais tout ce qu’elle entraine autour? Ce scénario, qui est loin d’être rare, reflète le quotidien de nombreuses personnes aux prises avec la douleur chronique. Ce qui est moins souvent reconnu — même dans les milieux de soins — c’est à quel point la santé mentale et la douleur physique s’entrelacent. Elles interagissent, se nourrissent, et parfois, s’entremêlent dans un cercle vicieux difficile à briser. Ce lien entre douleur chronique et troubles de santé mentale comme l’anxiété, la dépression ou le stress post-traumatique est aujourd’hui largement documenté. Pourtant, comme le soulignent Bhatt et ses collègues (2024), « il n’y a souvent aucune reconnaissance explicite du rôle des comorbidités et de la relation bidirectionnelle entre la santé mentale et la douleur. » Les comorbidités désignent la présence simultanée de plusieurs troubles de santé qui peuvent interagir et se renforcer mutuellement. Dans ce cas précis, cela fait référence à la coexistence de la douleur chronique et des troubles mentaux. Cela signifie que, même lorsque les deux problèmes sont présents, ils sont souvent traités séparément, comme s’ils n’étaient pas liés. Et pourtant… La douleur chronique augmente le risque de développer des troubles dépressifs, anxieux ou de sommeil. Une mauvaise santé mentale, elle, peut amplifier la douleur, diminuer la tolérance physique et émotive, et nuire aux traitements. Ensemble, elles peuvent affaiblir la motivation, réduire la mobilité, altérer les relations sociales, et même compromettre le maintien en emploi. Cette combinaison, que l’on peut appeler double fardeau, est bien plus qu’une addition de symptômes : c’est un état de vulnérabilité prolongé qui demande une attention urgente. Une double peine encore trop peu reconnue Cette combinaison de douleur chronique et de détresse psychologique est souvent invisible pour l’entourage — et malheureusement aussi pour les systèmes de soins. Trop souvent, les approches thérapeutiques sont cloisonnées : d’un côté, on traite la douleur physique, de l’autre, les troubles de l’humeur, sans pont entre les deux. Pourtant, les données sont claires : ces problèmes ne sont pas juxtaposés, ils sont interconnectés. Par exemple, les personnes vivant avec un trouble bipolaire ont deux fois plus de risque de souffrir de douleur chronique que la population générale (Nicholl et al., 2014). Ces personnes sont aussi plus à risque d’exclusion sociale et professionnelle. D’ailleurs, les personnes touchées par cette double réalité contribuent à elles seules à des taux plus élevés d’absentéisme (être souvent en arrêt de travail) et de présentéisme (être au travail mais avec une efficacité diminuée). Malgré cela, comme le souligne Bhatt et al., « la douleur n’est pas normalement évaluée chez les personnes ayant des troubles de santé mentale », et l’inverse est aussi vrai : de nombreuses personnes souffrant de douleur chronique vivent avec une détresse psychologique non diagnostiquée, non reconnue… et donc non traitée. Quand la douleur et le stress deviennent nuisibles Mais que se passe-t-il lorsque ces réactions surviennent trop souvent ou persistent ? Au départ, la douleur nous aide à éviter le danger. Mais lorsque la douleur devient chronique, elle perd son rôle protecteur et devient un problème en soi. Imaginez un peu : la douleur qui ne cesse de revenir, même sans raison apparente, finit par envahir notre quotidien. Elle peut entraîner une fatigue intense, des troubles du sommeil, et nuire à notre humeur. Le stress, lui, peut également devenir néfaste. Si un stress aigu peut nous motiver à affronter une situation difficile, un stress prolongé peut perturber notre santé physique et mentale. Il affaiblit notre système immunitaire, provoque de l'anxiété, et peut mener à des problèmes de concentration ou de dépression. Le stress chronique est un véritable piège : il transforme un mécanisme de survie en un fardeau permanent. Quand on ne traite qu’un côté de l’équation En ignorant une des deux dimensions — mentale ou physique —, on risque des échecs thérapeutiques répétés. Un plan d’intervention qui mise uniquement sur l’activité physique, sans tenir compte d’un état dépressif, peut être mal reçu ou difficile à suivre. À l’inverse, une thérapie psychologique qui néglige une douleur persistante et invalidante peut sembler déconnectée de la réalité vécue par la personne. Ce constat peut sembler décourageant, mais il ouvre aussi la voie à des solutions. Des pistes pour sortir du cercle vicieux Briser la spirale entre douleur et santé mentale n’est pas simple, mais c’est possible. Et surtout : ce n’est pas qu’une affaire de volonté individuelle. C’est un défi collectif, clinique et sociétal. Voici quelques leviers concrets qui peuvent faire une réelle différence. 1. Penser en termes d’interactions, pas de compartiments La première étape est de reconnaître explicitement le lien entre douleur et santé mentale. Cela veut dire former les professionnels de la santé à poser les bonnes questions, à aborder les sujets sensibles sans jugement, et à utiliser des outils qui tiennent compte de l’ensemble de la personne. Par exemple, des outils à valeur pronostique qui permettent aux cliniciens en réadaptation d’identifier les facteurs biopsychosociaux qui influencent le rétablissement, y compris l’humeur, la motivation, la peur du mouvement ou le soutien social. (Tousignant-Laflamme et al., 2023) 2. Favoriser les soins intégrés et interdisciplinaires Les soins les plus efficaces sont souvent ceux qui réunissent plusieurs perspectives : la physiothérapie, la psychologie, la médecine, le travail social, etc. Ensemble, ces approches permettent d’intervenir à la fois sur le corps, le vécu émotionnel et le contexte de vie. C’est ce qu’on appelle l’approche biopsychosociale, qui vise à comprendre comment ces trois sphères interagissent chez chaque personne. Elle est particulièrement pertinente pour les gens vivant avec une douleur chronique, car leur situation ne se résume ni à une blessure, ni à un trouble mental isolé. 3. Encourager des stratégies concrètes et accessibles Des interventions simples peuvent avoir un impact significatif sur le bien-être, surtout lorsqu’elles sont accompagnées et personnalisées : Exercice physique graduel et adapté Programmes de conscience corporelle (yoga, Tai Chi, respiration) Activités de relaxation ou de pleine conscience Thérapies cognitivo-comportementales pour mieux gérer la douleur et les émotions Éducation sur la douleur , pour démystifier et reprendre du pouvoir d’agir Ces approches sont encore sous-utilisées, souvent à cause du manque de formation ou de ressources, mais elles sont soutenues par la littérature scientifique. 4. Lutter activement contre la stigmatisation Trop souvent, les personnes vivant avec des douleurs chroniques ou des troubles psychologiques se sentent jugées, ignorées ou banalisées. Cette stigmatisation empêche de demander de l’aide ou d’avoir accès à des soins adéquats. (Roughan et al., 2021) Des campagnes de sensibilisation, des formations pour les intervenants et des témoignages de personnes vivant ces réalités peuvent briser l’isolement et favoriser une culture de soins plus humaine. 5. Reconnaître l’importance des rôles sociaux et du travail Le travail n’est pas qu’un moyen de gagner sa vie : il contribue à l’identité, à l’estime de soi et au lien social. Bhatt et al. rappellent que de bonnes conditions de travail peuvent avoir un effet protecteur sur la santé mentale, même en présence de douleur. Cela suppose de soutenir le retour progressif au travail, d’adapter les tâches si nécessaire, et de valoriser les autres rôles sociaux de la personne (parent, proche aidant, bénévole…). (Bhatt et al., 2024) Un regard plus large, une réponse plus humaine La douleur chronique n’est pas qu’un symptôme physique. Et la détresse psychologique ne se soigne pas uniquement par la parole. Ce sont des réalités complexes, enracinées dans le vécu, le corps, le contexte de vie. Vouloir traiter l’un sans l’autre, c’est risquer d’échouer. Mais reconnaître leur interaction, c’est ouvrir la porte à des soins plus complets, plus justes, plus efficaces. Références: · Bhatt, K., Palomares, A. C., Jutila, L., Rohde, I., Forget, P., & Societal Impact of Pain Platform (SIP). (2024). The pain and mental health comorbidity. Epidemiology and Psychiatric Sciences, 33, e46. https://doi.org/10.1017/S204579602400057X · Nicholl, B. I., Mackay, D., Cullen, B., Martin, D. J., Ul-Haq, Z., Mair, F. S., Evans, J., McIntosh, A. M., Gallagher, J., Roberts, B., Deary, I. J., Pell, J. P., & Smith, D. J. (2014). Chronic multisite pain in major depression and bipolar disorder : Cross-sectional study of 149,611 participants in UK Biobank. BMC Psychiatry, 14, 350. https://doi.org/10.1186/s12888-014-0350-4 · Roughan, W. H., Campos, A. I., García-Marín, L. M., Cuéllar-Partida, G., Lupton, M. K., Hickie, I. B., Medland, S. E., Wray, N. R., Byrne, E. M., Ngo, T. T., Martin, N. G., & Rentería, M. E. (2021). Comorbid Chronic Pain and Depression : Shared Risk Factors and Differential Antidepressant Effectiveness. Frontiers in Psychiatry, 12, 643609. https://doi.org/10.3389/fpsyt.2021.643609 · Tousignant-Laflamme, Y., Houle, C., Longtin, C., Gérard, T., Lagueux, E., Perreault, K., Beaudry, H., Tétreault, P., Blanchette, M.-A., & Décary, S. (2023). Prognostic factors specific to work-related musculoskeletal disorders : An overview of recent systematic reviews. Musculoskeletal Science and Practice, 66, 102825. https://doi.org/10.1016/j.msksp.2023.102825

SET est une entreprise spécialisée en électrothérapie fonctionnelle, dédiée à promouvoir l’autogestion de la douleur auprès des professionnels de la santé et des entreprises. Nous nous positionnons comme un leader d’influence dans notre domaine en développant des solutions innovantes et en intégrant les dernières avancées scientifiques pour améliorer la prise en charge de la douleur. DESCRIPTION DU POSTE Relevant du Gestionnaire du Développement des Affaires, le (la) Responsable Marketing joue un rôle clé dans le positionnement stratégique de SET sur le marché. En étroite collaboration avec les différents départements, il(elle) planifie et met en œuvre des stratégies marketing et de communication visant à renforcer notre expertise en autogestion de la douleur et en électrothérapie fonctionnelle. Il (elle) est chargé(e) de développer et d’exécuter une stratégie de communication externe efficace et adaptée aux nouvelles technologies, afin d’optimiser la notoriété de l’entreprise et de soutenir ses objectifs commerciaux. RESPONSABILITÉS PRINCIPALES Stratégie Marketing & Positionnement Élaborer et mettre en œuvre une stratégie marketing intégrée alignée avec la vision et les objectifs de SET. Participer aux rencontres stratégiques définies par le gestionnaire, en apportant une contribution active aux réflexions et initiatives marketing. Positionner l’entreprise comme un leader d’influence dans le domaine de l’électrothérapie et de l’autogestion de la douleur. Concevoir des campagnes marketing ciblées pour différents publics (professionnels de santé, entreprises, patients). Développer et gérer un calendrier stratégique des actions marketing à déployer tout au long de l’année afin d’assurer une planification efficace et cohérente." Intégrer l’intelligence artificielle dans les stratégies marketing, en exploitant ses outils et technologies pour optimiser les campagnes, l’analyse de données et l’engagement client. Communication et Contenu Définir et gérer une stratégie de communication multicanal (site web, réseaux sociaux, infolettres, relations publiques, etc.). Rédiger, concevoir et superviser la production de contenus marketing engageants (articles, vidéos, webinaires, études de cas, etc.). Développer des outils de communication adaptés aux professionnels de la santé et aux entreprises. Assurer la cohérence et la qualité du message de marque à travers tous les canaux. Veiller au respect et à l’application des normes graphiques de l’entreprise, en assurant une cohérence visuelle sur l’ensemble des supports marketing et communication. Collaborer et contribuer aux traductions des documents externes, en s’assurant de leur justesse et de leur alignement avec l’image et les messages de l’entreprise. Gestion des Campagnes Digitales et Outils Technologiques Optimiser la présence en ligne de SET via le SEO, SEM, et les publicités numériques. Analyser la performance des campagnes à l’aide d’outils analytiques et recommander des ajustements. Mettre en place des stratégies de marketing d’automatisation et d’inbound marketing. Assurer la mise à jour du site web, veiller à sa pertinence en effectuant une vigie régulière et coordonner les modifications et corrections nécessaires. Contribuer à l’actualisation des contenus et produits de la boutique en ligne, en s’assurant de leur exactitude et de leur attractivité. Collaboration et Coordination Travailler en étroite collaboration avec les équipes des ventes et du développement des affaires pour assurer l’alignement des stratégies marketing et commerciales. Coordonner au besoin les demandes faites aux fournisseurs et partenaires externes (agences, graphistes, développeurs, etc.) Participer à l’organisation d’événements (conférences, formations, salons professionnels). EXIGENCES DU POSTE Minimum 3 à 5 ans d’expérience en marketing, communication ou domaine connexe. Expérience en marketing numérique, stratégie de contenu et gestion de campagnes digitales. Bonne connaissance des outils de marketing automation et CRM. Expérience en B2B et/ou secteur de la santé (un atout). Excellente maîtrise de la langue française et anglaise (oral et écrit); APTITUDES ET QUALITÉS Capacité à penser stratégiquement et à exécuter efficacement. Excellentes compétences en rédaction et storytelling. Aisance avec les nouvelles technologies et les tendances du marketing digital. Autonomie, créativité et esprit d’initiative. Capacité à travailler en équipe et à collaborer avec divers départements. POURQUOI NOUS REJOINDRE? Entreprise innovante en électrothérapie et gestion de la douleur. Impact réel sur la qualité de vie des patients et professionnels de santé. Culture d’entreprise dynamique et axée sur la collaboration. Possibilités d’évolution et de développement professionnel. Assurances complètes, payées à 70 % par l’employeur Cotisation au REER/RPDB Programme de journées FLEX (congés payés) Programme d’aide aux employés Événements d’entreprise Programme de bien-être Travail à domicile Horaire d’été