par Hélène Lamoureux
•
27 février 2026
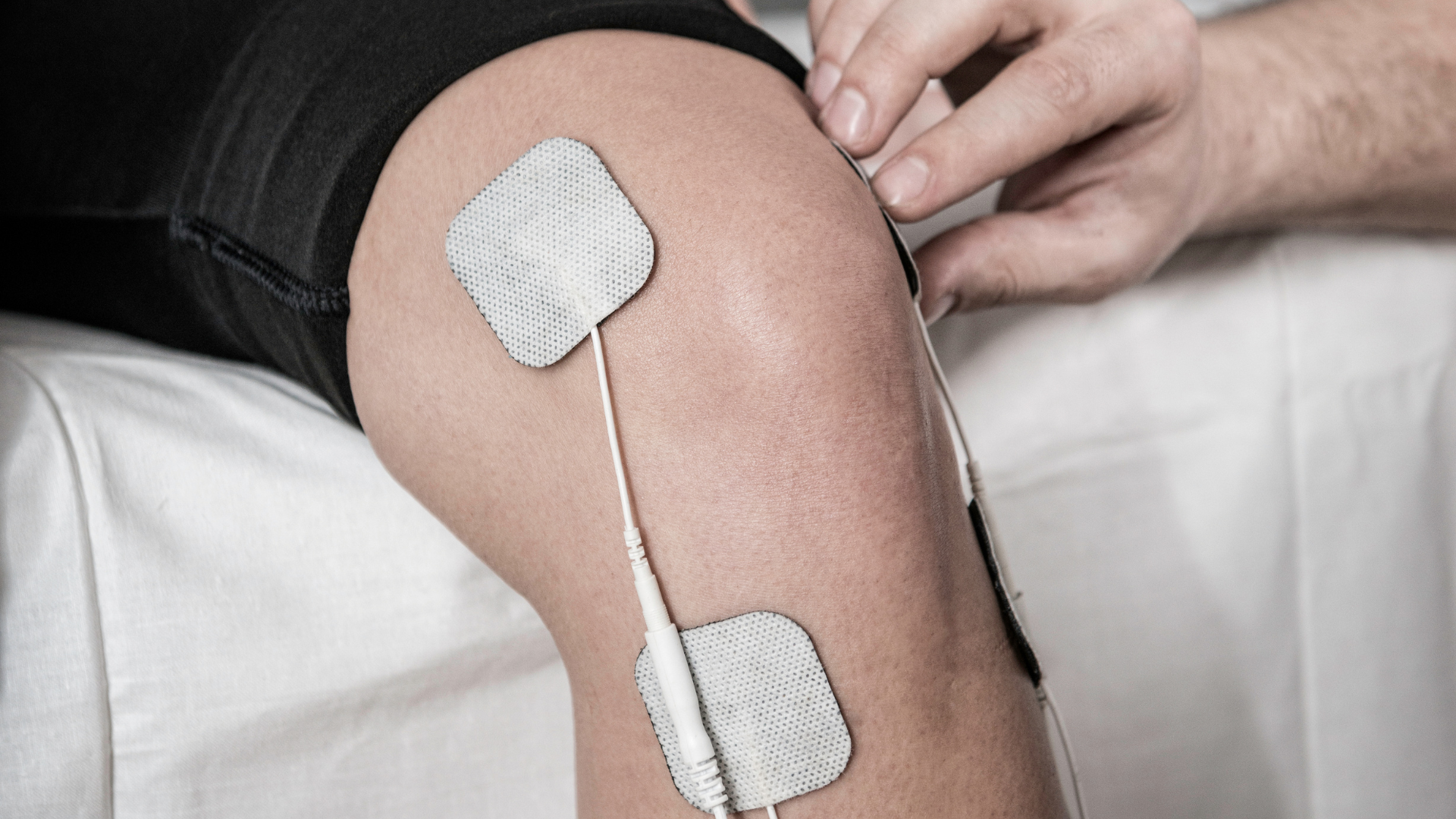
La douleur peut être inquiétante, surtout lorsqu’elle persiste. Pourtant, toutes les douleurs ne fonctionnent pas de la même façon. Comprendre la différence entre une douleur aiguë et une douleur chronique peut aider à mieux saisir ce qui se passe dans votre corps et à choisir les bonnes stratégies pour aller mieux. La douleur aiguë : un signal d’alarme normal La douleur aiguë est une réaction normale du corps lorsqu’il y a une blessure, comme une entorse, une fracture ou une brûlure. Elle agit un peu comme un système d’alarme : elle vous avertit qu’une partie de votre corps a besoin de protection et de temps pour guérir. En général : Elle est liée à une blessure précise. Elle diminue progressivement avec la guérison. Son évolution est souvent prévisible. Dans ce contexte, le but est de contrôler la douleur tout en laissant au corps le temps de se réparer. La douleur chronique : quand le système devient plus sensible On parle de douleur chronique lorsque la douleur persiste au-delà de trois mois, même si la blessure initiale est guérie ou en voie de l’être. Dans ce cas, ce n’est pas nécessairement qu’il y a encore un dommage. Le système nerveux peut simplement être devenu plus sensible. Les nerfs transmettent les signaux plus facilement et le cerveau peut amplifier ces messages. Cela signifie que la douleur est réelle et elle ne veut pas forcément dire qu’il y a encore une blessure active. Le corps est devenu plus « vigilant » ou plus sensible. Comprendre cela est important, car cela aide à diminuer la peur et à mieux orienter le traitement. Pourquoi contrôler la douleur tôt est important Même si la douleur aiguë est normale, une douleur très intense ou mal contrôlée ne devrait pas être ignorée. Une douleur très forte au départ peut augmenter le risque qu’elle persiste plus longtemps. Cela ne veut pas dire que cela va forcément arriver, mais cela souligne l’importance d’agir tôt pour réduire la douleur de façon sécuritaire. L’objectif n’est pas seulement d’être plus confortable maintenant, mais aussi de favoriser une meilleure récupération à long terme. En réadaptation, le but n’est pas seulement de soulager la douleur, mais aussi de vous donner des outils pour reprendre le contrôle. Médication Certaines crèmes ou gels anti-inflammatoires peuvent être utiles au début. Parfois, des comprimés oraux comme l’acétaminophène ou certains anti-inflammatoires peuvent aussi être recommandés, selon votre situation. Le pharmacien peut vous aider à comprendre comment les utiliser de façon sécuritaire et efficace. Les médicaments plus forts, comme les opioïdes, ne sont généralement pas priorisé en première intention, car ils comportent plus de risques. Votre médecin sera la meilleure ressource pour prescrire la meilleure médication en fonction de votre blessure. Cependant, la médication à elle seule ne peut pas toujours réduire la douleur à 100%. Modalités complémentaires Il existe aussi des options non médicamenteuses fréquemment utilisée en réadaptation. Par exemple, la neurostimulation électrique transcutanée, appelée TENS, est un appareil qui envoie de légères impulsions électriques à travers la peau. Des études montrent qu’il peut réduire la douleur à court terme, autant dans les douleurs aiguës que chroniques. Il peut être utilisé seul ou en complément d’autres traitements pharmacologiques ou non pharmacologiques. L’important, c’est de rester actif dans son processus de prise en charge de la douleur. En réadaptation, nous pouvons vous enseigner : Des stratégies simples pour gérer la douleur, comme la chaleur, le froid ou certaines techniques de respiration. Des exercices adaptés à votre stade de guérison. Une reprise graduelle des activités, avec des objectifs réalistes. Des explications claires sur la douleur pour diminuer la peur et l’inquiétude. Ces outils vous aident non seulement à diminuer la douleur, mais aussi à retrouver confiance en votre capacité à bouger et à fonctionner. Conclusion La douleur aiguë et la douleur chronique ne fonctionnent pas de la même façon, et elles ne se traitent pas exactement de la même manière. Dans tous les cas, votre douleur est prise au sérieux. L’objectif est de vous aider à comprendre ce qui se passe, à réduire l’intensité de vos symptômes et à vous redonner du contrôle. Avec une approche adaptée, graduelle et personnalisée, il est possible d’améliorer la situation et de favoriser une récupération durable. Références Cohen, S. P., Vase, L., & Hooten, W. M. (2021). Chronic pain : An update on burden, best practices, and new advances. Lancet, 397(10289), 2082‑2097. https://doi.org/10.1016/S0140-6736(21)00393-7 Hsu, J. R., Mir, H., Wally, M. K., Seymour, R. B., & Orthopaedic Trauma Association Musculoskeletal Pain Task Force. (2019). Clinical Practice Guidelines for Pain Management in Acute Musculoskeletal Injury. Journal of Orthopaedic Trauma, 33(5), e158‑e182. https://doi.org/10.1097/BOT.0000000000001430 Johnson, M. I. (2021). Resolving Long-Standing Uncertainty about the Clinical Efficacy of Transcutaneous Electrical Nerve Stimulation (TENS) to Relieve Pain : A Comprehensive Review of Factors Influencing Outcome. Medicina, 57(4), Article 4. https://doi.org/10.3390/medicina57040378 Johnson, M. I., Paley, C. A., Jones, G., Mulvey, M. R., & Wittkopf, P. G. (2022). Efficacy and safety of transcutaneous electrical nerve stimulation (TENS) for acute and chronic pain in adults : A systematic review and meta-analysis of 381 studies (the meta-TENS study). BMJ Open, 12(2), e051073. https://doi.org/10.1136/bmjopen-2021-051073 Nasir, A., Afridi, M., Afridi, O. K., Khan, M. A., Khan, A., Zhang, J., & Qian, B. (2025). The persistent pain enigma : Molecular drivers behind acute-to-chronic transition. Neuroscience and Biobehavioral Reviews, 173, 106162. https://doi.org/10.1016/j.neubiorev.2025.106162 Qaseem, A., McLean, R. M., O’Gurek, D., Batur, P., Lin, K., Kansagara, D. L., & for the Clinical Guidelines Committee of the American College of Physicians and the Commission on Health of the Public and Science of the American Academy of Family Physicians. (2020). Nonpharmacologic and Pharmacologic Management of Acute Pain From Non–Low Back, Musculoskeletal Injuries in Adults : A Clinical Guideline From the American College of Physicians and American Academy of Family Physicians. Annals of Internal Medicine, 173(9), 739‑748. https://doi.org/10.7326/M19-3602 Terminology | International Association for the Study of Pain. (s. d.). International Association for the Study of Pain (IASP). Consulté 16 février 2026, à l’adresse https://www.iasp-pain.org/resources/terminology/ Treede, R.-D., Rief, W., Barke, A., Aziz, Q., Bennett, M. I., Benoliel, R., Cohen, M., Evers, S., Finnerup, N. B., First, M. B., Giamberardino, M. A., Kaasa, S., Korwisi, B., Kosek, E., Lavand’homme, P., Nicholas, M., Perrot, S., Scholz, J., Schug, S., … Wang, S.-J. (2019). Chronic pain as a symptom or a disease : The IASP Classification of Chronic Pain for the International Classification of Diseases (ICD-11). Pain, 160(1), 19‑27. https://doi.org/10.1097/j.pain.0000000000001384 VA/DoD, T. L. G. (s. d.). VA/DoD Clinical Practice Guideline for the Use of Opioids in the Management of Chronic Pain. Vase, L., Wager, T. D., & Eccleston, C. (2025). Opportunities for chronic pain self-management : Core psychological principles and neurobiological underpinnings. Lancet, 405(10491), 1781‑1790. https://doi.org/10.1016/S0140-6736(25)00404-0